Причины
возможными причинами врожденной и генетической тугоухости являются следующие факторы:
- Повреждение центральной нервной системы ребенка вследствие родовой травмы (например, гипоксия на фоне обвития пуповины, сдавление костей черепа при наложении акушерских щипцов и т. д.);
- Повреждение ЦНС ребенка препаратами для наркоза, вводимыми женщине во время родов;
- Инфекционные заболевания, перенесенные женщиной во время беременности, которые могут нарушать нормальное формирование слухового аппарата плода (например, грипп, корь, ветрянка, свинка, менингит, цитомегаловирусная инфекция, краснуха, сифилис, герпес, энцефалит, брюшной тиф, средний отит, токсоплазмоз, скарлатина, ВИЧ);
- Гемолитическая болезнь новорожденных;
- Беременность, протекающая на фоне тяжелых соматических заболеваний у женщины, сопровождающихся повреждением сосудов (например, сахарный диабет, нефрит, тиреотоксикоз, сердечно-сосудистые заболевания);
- Курение, употребление алкоголя или наркотических средств во время беременности;
- Постоянное воздействие на организм беременной женщины различных промышленных ядов (например, постоянное нахождение в регионе с неблагоприятной экологической обстановкой или работа на вредных производствах);
- Применение во время беременности лекарственных препаратов, токсичных для слухового анализатора (например, Стрептомицин, Гентамицин, Мономицин, Неомицин, Канамицин, Левомицетин, Фуросемид, Тобрамицин, Циспластин, Эндоксан, Хинин, Лазикс, Урегит, Аспирин, этакриновая кислота и др.);
- Патологическая наследственность (передача ребенку генов глухоты);
- Близкородственные браки;
- Рождение ребенка недоношенным или с низкой массой тела.
Возможными причинами приобретенной тугоухости у людей любого возраста могут быть следующие факторы:
- Родовая травма (ребенок в ходе родов может получить травму ЦНС, которая впоследствии приведет к тугоухости или глухоте);
- Кровоизлияния или гематомы в среднем или внутреннем ухе или в коре головного мозга;
- Нарушение кровообращения в вертебробазилярном бассейне (совокупности сосудов, кровоснабжающих все структуры черепа);
- Любые повреждения ЦНС (например, черепно-мозговая травма, опухоли мозга и т. д.);
- Операции на органах слуха или головном мозге;
- Осложнения на структуры уха после перенесенных воспалительных заболеваний, таких, как, например, лабиринтит, отит, корь, скарлатина, сифилис, свинка, герпес, болезнь Меньера и т. д.;
- Невринома слухового нерва;
- Длительное действие шума на уши (например, частое прослушивание громкой музыки, работа в шумных цехах и т. д.);
- Хронические воспалительные заболевания ушей, горла и носа (например, синуситы, отиты, евстахииты и т. д.);
- Хронические патологии уха (болезнь Меньера, отосклероз и т. д.);
- Рассеянный склероз;
- Гипотиреоз (дефицит гормонов щитовидной железы в крови);
- Прием лекарственных препаратов, токсичных для слухового анализатора (например, Стрептомицин, Гентамицин, Мономицин, Неомицин, Канамицин, Левомицетин, Фуросемид, Тобрамицин, Циспластин, Эндоксан, Хинин, Лазикс, Урегит, Аспирин, этакриновая кислота и др.);
- Серные пробки;
- Повреждение барабанных перепонок;
- Возрастное ухудшение слуха (пресбиакузис), связанное с атрофическими процессами в организме.
Классификация тугоухости по происхождению
1. Перинатальная тугоухость
Перинатальная тугоухость — это форма тугоухости, которая возникает вследствие повреждения слуховой системы во время беременности или во время рождения. Это может быть вызвано различными факторами, такими как генетические аномалии, инфекции, присутствие токсических веществ в организме матери или проблемы в развитии слухового аппарата.
Детектирование перинатальной тугоухости может происходить в раннем детстве, когда родители замечают, что ребенок не реагирует на звуковые стимулы или показывает задержку в развитии речи. В таких случаях рекомендуется обратиться к врачу-оториноларингологу для дальнейшего обследования.
2. Приобретенная тугоухость
Приобретенная тугоухость — это форма тугоухости, которая возникает после рождения и вызвана различными факторами, включая инфекции, травмы, использование определенных лекарственных препаратов или длительное воздействие шума. Это также может быть результатом старения или изменений, связанных с возрастом, в структуре слухового аппарата.
Для диагностики и лечения приобретенной тугоухости, пациентам рекомендуется обратиться к врачу-оториноларингологу для проведения тщательного обследования и определения оптимального плана лечения, который может включать медикаментозную терапию, аппаратные устройства или хирургическое вмешательство в зависимости от конкретного случая.
Лечение
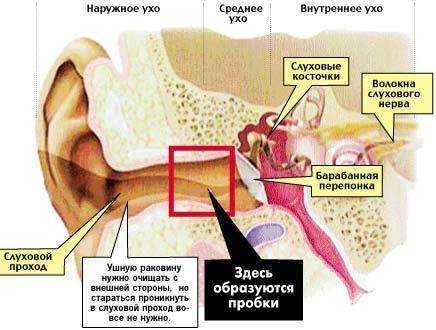
Серная пробка
Тактику терапии врач определяет, опираясь на результаты проведенной диагностики. Лечение направлено на решение следующих задач:
- устранение причин болезни;
- восстановление поврежденных структур наружного и внутреннего уха;
- улучшение кровообращения в этих структурах;
- дезинтоксикация организма.
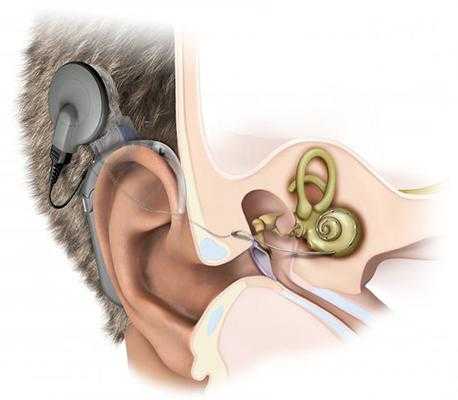
Слухопротезирование
Основные методы лечения тугоухости и глухоты таковы:
- Медикаментозные средства (лечение воспалительных заболеваний ЛОР-органов, дезинтоксикация, улучшение кровообращения).
- Физиотерапия (улучшение кровообращения, снятие воспаления).
- Оперативное лечение (помогает восстановить поврежденные структуры слухового анализатора, осуществить слухопротезирование).
- Слуховые упражнения (обучение чтению по губам) – незаменимый метод реабилитации при врожденной тугоухости.
Для лечения кондуктивной тугоухости чаще всего приходится применять оперативные пути, чтобы исправить нарушение целостности структур наружного и среднего уха. Используют следующие виды операций: протезирование слуховых косточек, тимпанопластику (санирование полости среднего уха), мирингопластику (восстановление барабанной перепонки).
Лечение нейросенсорной тугоухости – более сложный процесс. На начальных стадиях применяют в комплексе лекарственную терапию и физиолечение. В тяжелых случаях (если болезнь запущена, и гибель волосковых клеток представляет собой необратимый процесс) прибегают к слухопротезированию.
Самое эффективное средство борьбы с распространением тугоухости – принятие профилактических мер. Это дает возможность предотвратить около половины всех случаев снижения слуха
Важно регулярно обследовать людей из группы риска – работников химических и производственных цехов, беременных женщин, детей. При своевременном обнаружении симптомов болезни вероятность полного излечения велика
Различия по состоянию слуха
По состоянию слуха различают детей слабослышащих (страдающих тугоухостью) и глухих. Тугоухость — стойкое понижение слуха, вызывающее затруднения в восприятии речи. Тугоухость может быть выражена в различной степени — от небольшого нарушения восприятия шепотной речи до резкого ограничения восприятия речи разговорной громкости. При тугоухости у ребенка возникают затруднения в восприятии и самостоятельном овладении речью. Однако остается возможность овладения с помощью слуха хотя бы ограниченным и искаженным составом слов. Детей с тугоухостью называют слабослышащими детьми. Глухота — глубокое стойкое поражение слуха, при котором восприятие речи без слухового аппарата становится невозможным. При глухоте самостоятельного овладения; речью детьми (спонтанное формирование речи) не происходит.
Внутри каждой из этих групп отмечается различное понижение слуха. В аудиологии разработан ряд классификаций детей с нарушениями слуха, в основу которых положены различные факторы. В сурдопедагогике в нашей стране широко пользуются классификацией Л.В. Неймана (1961). В ней учитываются степень поражения слуховой функции и возможности восприятия речи на слух.
Определение степеней тугоухости
В качестве основного критерия определения степеней тугоухости Л. В. Нейман использует степень понижения слуха в области речевого диапазона частот по данным субъективной тональной пороговой аудиометрии.
В зависимости от средней потери слуха в указанном диапазоне выделяются три степени тугоухости:
- 1-я степень — снижение слуха не превышает 50 дБ;
- 2-я степень — средняя потеря слуха от 50 до 70 дБ;
- 3-я степень — потеря слуха превышает 70 дБ.
Затруднения в овладении речью могут возникать у ребенка уже при снижении слуха на 15—20 дБ. Это состояние Л.В. Нейман считает границей между нормальным слухом и тугоухостью. Условная граница между глухотой и тугоухостью, по классификации Л.В. Неймана, находится на уровне 85 дБ.
При 1-й степени тугоухости, когда средняя потеря слуха не превышает 50 дБ, для ребенка остается доступным речевое общение: он может разборчиво воспринимать речь разговорной громкости на расстоянии более 1—2 метров, шепот около уха.
При 2-й степени тугоухости снижении слуха от 50 до 70 дБ, речевое общение затруднено, так как разговорная речь воспринимается на расстоянии до 1 метров, шепот не воспринимается.
При 3-й степени тугоухости потере слуха свыше 70 дБ, общение нарушается, так как речь разговорной громкости воспринимается не всегда разборчиво даже у уха.
Группы глухоты
Возможности, которыми располагают глухие дети для различения звуков окружающего мира, зависят в основном от диапазона воспринимаемых частот. В зависимости от диапазона воспринимаемых частот выделены четыре группы глухих:
- 1-я группа — дети, воспринимающие звуки до 250 Гц;
- 2-я группа — дети, воспринимающие звуки до 500 Гц;
- 3-я группа — дети, воспринимающие звуки до 1000 Гц;
- 4-я группа — дети, которым доступно восприятие звуков в широком диапазоне частот до 2000 Гц и выше.
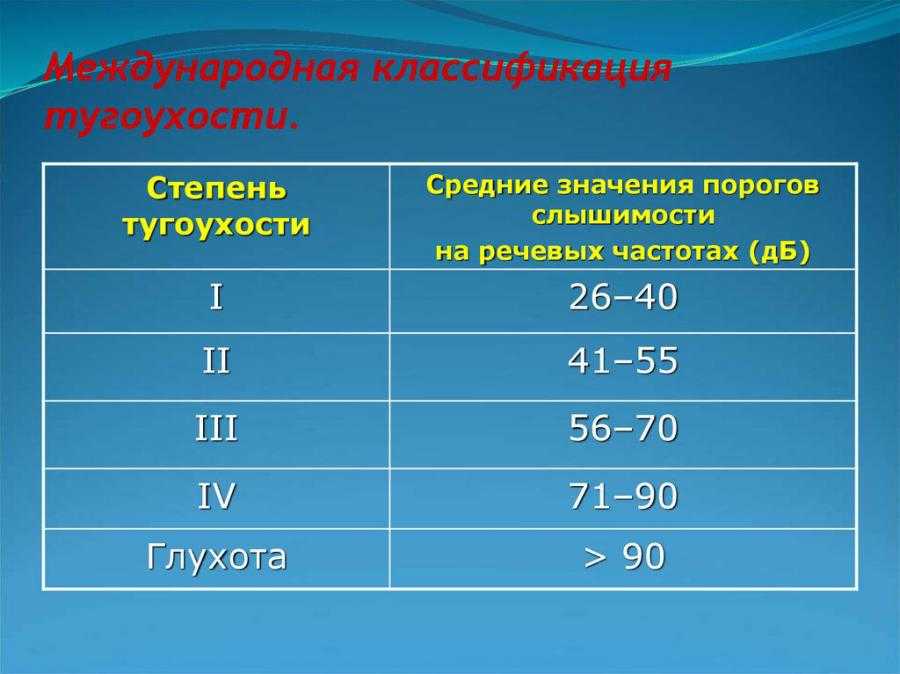
В настоящее время при оценке состояния слуха детей широко используется Международная классификация нарушений слуха. В соответствии с Международной классификацией средняя потеря слуха определяется в области частот 500,1000 и 2000 Гц.
- 1-я степень тугоухости — снижение слуха составляет 25—40 дБ;
- 2-я степень — 40—55 дБ;
- 3-я степень — 55—70 дБ;
- 4-я степень — 70—90 дБ.
Снижение слуха более 90 дБ определяется как глухота.
Клиника
Основными симптомами тугоухости являются: снижение слуха различной степени выраженности и вестибулярные нарушения – головокружение, шум в ушах, нарушение координации движений, тошнота, рвота.
При тугоухости больные плохо понимают речь окружающих, часто переспрашивают, просят повторить сказанное, добавляют громкость при просмотре телепередач, испытывают трудности при определении источника звука, не могут услышать стук в дверь или звонок телефона, повышают голос при разговоре, следят за губами собеседника. Им кажется, что все разговаривают шепотом. Пытаясь сконцентрироваться на определенном звуке, больные становятся раздражительными и быстро устают.
Степени тугоухости:
- Первая степень — легкая тугоухость. Человек способен воспринимать разговорную речь в полном объеме на расстоянии более одного метра даже при постороннем шуме. Пациенты не способны разобрать чужую речь в шумной обстановке и плохо слышат тихие звуки на расстоянии.
- Вторая степень — средняя тугоухость. Человек слышит речь на расстоянии до метра. При этом общение ограничено. Больные плохо различают тихие и средние по громкости звуки.
- Третья степень — тяжелая тугоухость. Человек не слышит обычную речь или слышит неразборчиво у самого уха. Окружающим приходится кричать и повторять отдельные слова и фразы несколько раз.
- Четвертая степень — глубокая тугоухость. Пациенты реагируют на крик с расстояния менее 2 метров, но в основном читают по губам.
Нейросенсорная тугоухость, вызванная сосудистой ишемией внутреннего уха, проявляется головокружением и потерей равновесия.
Снижение слуха при болезни Меньера сопровождается звоном в ушах, заложенностью ушей, длительными приступами головокружения.
Классификация и симптомы заболевания
Тугоухость может быть острой или хронической, в зависимости от давности развития первых симптомов и их течения. Острая тугоухость развивается постепенно в течение 5-10 дней, и первые признаки могут быть незаметными. Начинается с заложенности и болезненности внутри слухового прохода, которые возникают периодически. Затем появляется шум и звон в ушах, вызывающие дискомфорт, а также снижение слуха. Острая тугоухость не проявляется резко, и пациент может ошибочно связывать ее с другими причинами, такими как серные пробки или простуда
Чтобы избежать утраты слуха, важно обратиться к врачу при первых подозрительных симптомах. Хроническая тугоухость развивается постепенно на протяжении многих лет, и пациент может игнорировать звон в ушах и снижение слуха
Однако, когда симптомы становятся постоянными, пациент обращается к врачу, и диагностируется тугоухость. Игнорирование симптомов на протяжении длительного времени может привести к полной утрате слуха. Чтобы предотвратить такие последствия, каждый пациент должен знать симптомы, которые должны вызывать тревогу и заставлять обратиться за медицинской помощью. Это включает снижение слуха, шум и звон в ушах, головокружения, тошноту, потерю координации и ориентирования в пространстве. Если пациент испытывает трудности с восприятием речи, слышит звон в ушах или наблюдает выделения из слухового прохода, ему рекомендуется немедленно обратиться к врачу
Особое внимание следует уделить этим признакам пациентам, которые принимают лекарственные средства с повышенной ототоксичностью
Степени тугоухости
Существуют четыре стадии тугоухости, которые характеризуются различной степенью нарушения слуховой функции у человека:
-
Наиболее легкая степень тугоухости, которая может быть быстро и эффективно вылечена. Пациент может полноценно воспринимать разговорную речь, если источник звука находится на расстоянии не более 6 метров. Шепот также может быть услышан на расстоянии 3 метров, при условии отсутствия посторонних шумов.
-
Пациент может различать речь на расстоянии 4 метров от источника звука, а шепот – на расстоянии 1 метра. Порог восприятия звуков составляет 41-55 дБ. Эта степень тугоухости обычно наблюдается у людей, которые часто слушают музыку на громкости и часто переспрашивают собеседника.
-
Разговорная речь может быть услышана на расстоянии 1 метра, но шепот уже не различается. Порог восприятия звуков составляет 56-70 дБ. Третья стадия тугоухости является тяжелой формой, которая приводит к проблемам в социальной адаптации и общении с окружающими.
-
Порог восприятия звуков составляет 71-90 дБ, и пациент не может услышать звуки, если они находятся на расстоянии более 25 см от уха. Четвертая стадия тугоухости сравнима с полной глухотой по тяжести и восприятию окружающих звуков.
Для предотвращения перехода заболевания на четвертую, самую тяжелую стадию, необходимо своевременно диагностировать болезнь и выбрать соответствующий метод лечения.
Лечение тугоухости
Лечение глухоты необходимо начинать с появлением начальных признаков болезни
Выбирая, как лечить нарушение слуха, врач принимает во внимание, какими факторами вызвано его появление (нарушением кровообращения, воспалительными процессами в результате попадания инфекции, отравление токсичными веществами, травматическим повреждением тканей черепа). При потере слуха, причиной которой являются сосудистые нарушения, назначается Кавинтон, Циннаризин, Компламин, Милдронат, Церебролизин
Дополнительно выписываются лекарства, нормализующие артериальное давление, уровень холестерина и сахара.
Для лечения потери слуха, вызванной инфекцией или воздействием токсичных веществ, применяются кортикостероиды и нейтрализующие токсины средства – Преднизолон, Гемодез. Снять воспалительный процесс помогает Нимесулид, улучшить микроциркуляцию в тканях – Кокарбоксилаза, Трентал. При лечении потери слуха, развитие которой произошло после получения травмы головы, используются Кавинтон, Компламин, Ноотропил. Эти лекарственные средства улучшают кровообращение и клеточный обмен веществ.
С детьми, имеющими врожденную потерю слуха, работают логопеды, при необходимости малышей учат языку жестов. Предварительно проконсультировавшись с лечащим врачом, можно практиковать лечение глухоты народными средствами, применяя рецепты с использованием чеснока, прополиса, элеутерококка, лаврового листа. Народные средства в сочетании с консервативной терапией способны улучшить слух при легких формах тугоухости.
https://youtube.com/watch?v=6FjtkEXyDhE
Методы оперативного лечения
Для восстановления целостности поврежденной барабанной перепонки применяется мирингопластика. При необходимости замены слуховых косточек устанавливаются протезы из синтетического материала (тимпанопластика). Эти операции позволяют успешно восстановить слух при кондуктивной тугоухости. Как вылечить тяжелую степень нейросенсорной глухоты: если не поражены волосковые клетки кортиевого органа, устанавливается слуховой аппарат, в противном случае восстановить слух можно только с помощью кохлеарного импланта. Такой вид лечения от глухоты является сложным в исполнении и дорогостоящим, но он может помочь людям с наиболее тяжелыми степенями патологии, в том числе тем, кому болезнь передалась по наследству и имеющим инвалидность.
Виды снижения слуха
Классификация глухоты различает отдельные виды заболевания по ряду характеристик – поражаемому отделу слухового анализатора, степени выраженности патологических проявлений, причинам возникновения. По месту локализации тугоухость может быть левосторонней – поражено левое ухо, правосторонней – нарушения имеются в ухе, расположенном справа, и двусторонней – патология распространяется на обе стороны слухового аппарата.
 Различают следующие степени нарушения слуха:
Различают следующие степени нарушения слуха:
- I – легкая – порог слышимости начинается со звуков громкостью 20–40 дБ. Например, сложно расслышать шепот, находясь примерно в 2 метрах от разговаривающего человека, или нормально произносимую речь с расстояния 5 метров.
- II – умеренная – не слышны звуки громкостью до 41–55 дБ.
- III – тяжелая степень тугоухости – не различимы звуковые волны с показателями менее 70 дБ. В этом состоянии наступает инвалидность, так как общение человека с окружающими затруднено, рекомендуется ношение слухового аппарата.
- IV – очень тяжелая – не слышны звуки громкостью ниже 90 дБ.
- V – глухота – человек способен расслышать только чрезвычайно громкий шум – от 91 дБ и выше.
По виду поражаемой части органа слуха существует классификация болезни на следующие типы:
- Кондуктивный – связан с ухудшением проводимости звуковых волн через элементы наружного и среднего отделов уха, отмечается при нарушении их функций или появлении преграды для поступления акустического сигнала.
- Сенсорный – поражение нервных волокон улитки;
- Невральный – при этом типе глухоты происходит внезапная потеря слуха. Этот тип тугоухости совместно с сенсорным объединяется в сенсоневральный.
- Центральный – возникает при расстройстве деятельности центра головного мозга, обрабатывающего звуковые волны, преобразованные в нервные импульсы.
- Смешанный – совмещает два или более из описанных типов заболевания.
По времени и причинам возникновения классификация предусматривает выделение трех вариантов тугоухости: приобретенной на протяжении жизни, наследственной – способной передаться детям от родителей и врожденной – развитие которой произошло в период внутриутробного развития плода или в результате травм, произошедших во время родов. Различают острую (продолжительностью до 1 месяца), подострую (протекающую не более 3 месяцев) и хроническую (постепенное, медленное ухудшение восприятия звуков на протяжении длительного периода времени) формы заболевания. Причины и лечение различных форм глухоты будут рассмотрены далее.
Причины, приводящие к снижению слуха
Причины подразделяются на врожденные и приобретенные. Из них наиболее частыми, приводящими к снижению слуха, являются:
- Травма;
- Инородное тело слухового прохода;
- Острые воспалительные заболевания наружного и среднего уха;
- Вирусная инфекция (например — герпесвирусная инфекция, ГРИПП, SARS-CoV-2);
- Затянувшийся острый средний отит (особенно у людей с хроническими заболеваниями: сахарный диабет, онкология, врожденные и приобретенные иммунодефициты);
- Длительно протекающая патология лор-органов (хронический ринит, аденоидные вегетации, аномалии строения полости носа и носоглотки, с нарушением функции слуховой трубы, длительными и рецидивирующими экссудативными отитами);
- Генетические и врожденные аномалии развития уха, родовая травма, глубокая недоношенность;
- Влияние ототоксических препаратов (препаратов, токсически влияющих на рецептор внутреннего уха) и детские инфекции, непосредственно поражающие орган слуха (корь, скарлатина, дифтерия и др.);
- Заболевания сердечно-сосудистой, нервной и эндокринных систем и болезни крови;
- Системная аутоиммунная патология и специфические инфекции (сифилис, туберкулез);
- Условия труда в шуме, вибрации, на высоте;
- Длительное использование наушников (по данным ВОЗ более 1,1 миллиарда молодых людей подвергаются риску потери слуха из-за прослушивания музыки на слишком высоком, опасном для слуха уровне громкости);
- Старение как естественная причина.

Альтернативные способы восстановления слуха
- Массаж ушных раковин способен улучшать кровоснабжение внутреннего уха и коры головного мозга. Его разновидность – аккупунктурный массаж или методики цигун, заимствованные из китайской медицины. Вспомогательное средство. Которое само по себе не решает проблему.
- Микротоковая рефлексотерапия – физиолечение, не решающее проблему кардинально.
- Аудиоигры способны расширить диапазон воспринимаемых звуков. Больше подходят для тренировок здоровых ушей.
- Методика М. Норбекова с произношением согласных звуков, проталкиваемых из ротоглотки в ухо, а также тренировки с звуковоспроизводящими устройствами – невредное развлечение на этапе самостоятельных занятий. С момента привлечения к платным курсам – сектантство, вредное для здоровья и кармана.
Таким образом, снижение слуха – серьезная проблема, с которой можно и нужно бороться. При острых нарушениях слуха самой правильной тактикой становится незамедлительное обращение к врачу. Ведь упущенное время может обернуться стойкой тугоухостью.
Глухота и тугоухость: в чем разница?
Разные специалисты могут по-разному классифицировать потерю слуха. В современной российской практике принято разделять ее в зависимости от диапазона воспринимаемых децибел на:
- Легкую;
- Среднюю
- Глубокую (тяжелую).
При первых двух формах говорят о тугоухости, при последней степени – о глухоте. Также потеря слуха может быть односторонней и двусторонней. При двусторонней тяжелой глухоте больному присваивается III или II группа инвалидности.
Практически эти два заболевания различаются по тому, способен человек различать обращенную к нему речь или нет. Если пациент не слышит, когда ему буквально кричат на ухо, это глубокая потеря слуха. Критичный порог интенсивности воспринимаемого звука для тугоухости – 25 дБ, для глухоты – 80 дБ. Отдельно выделяют такое заболевание, как врожденная глухонемота, при котором человек не в состоянии воспринимать звуки в принципе.
Диагностика и лечение тугоухости
В отделении оториноларингологии многопрофильной клиники «МедикСити» Вам быстро и точно установят диагноз с помощью специальных диагностических процедур и первоклассного оборудования от ведущих мировых производителей.
Специальное исследование – аудиометрия – направлено на определение степени тугоухости. С помощью этого исследования оценивается и эффективность проводимого лечения тугоухости. Также проводятся камертональные пробы, импедансометрия.

1
Аудиометрия в МедикСити

2
Аудиометрия в МедикСити

3
Аудиометрия в МедикСити
В зависимости от выявленных факторов, назначается тот или иной вид лечения: консервативный (приём противовоспалительных препаратов, физиотерапия – электрофорез, фонофорез и т.д.), хирургический (например, удаление склеротизированных тканей или исправление анатомического дефекта).
Применяются специальные процедуры для очистки уха в случае нагноений, пробок и т.п. Весьма распространена процедура прочищения слуховой трубы посредством продувания по Политцеру, с помощью специального баллона.
Также у нас разработаны программы комплексного лечения нейросенсорной тугоухости.
Лечение нейросенсорной (сенсоневральной) тугоухости
В нашей клинике можно проводить лечение тугоухости амбулаторно, затрачивая на процедуры около 2 часов в день. Диагностические и лечебные возможности в клинике значительно шире, чем в иных стационарах.
Обследование включает комплексное исследование слуха, включающее лабораторную диагностику, при необходимости — МРТ, УЗДГ, дуплексное сканирование сосудов головы и шеи, консультацию невролога, офтальмолога, терапевта и др. С учётом результатов обследования назначается лечение, которое обычно занимает около 2 недель.
1
Лабораторная диагностика в МедикСити

2
Лабораторная диагностика в МедикСити
3
МРТ в МедикСити
Всем больным проводится ежедневное внутривенное и внутримышечное введение лекарственных препаратов (сосудистые средства, витамины, метаболические препараты, антиоксиданты, антигипоксанты, по показаниям – гормоны и т.д.). Назначаются курсы капельниц под контролем лечащего врача.
Проводятся заушные блокады.
При наличии повышенной свертываемости крови, повышении уровня холестерина рекомендуется дополнительный курс экстракорпоральной гемокоррекции — современной технологии очищения крови и сосудов от «плохого» холестерина и избытка тромбообразующих веществ.
При наличии показаний проводится местное лечение — интратимпанальное (то есть в барабанную полость) введение лекарственных препаратов через шунт в барабанной перепонке.
Проводимое специалистами нашей клиники комплексное лечение острой и хронической нейросенсорной (сенсоневральной) тугоухости, позволяет значительно улучшить слуховую функцию многим пациентам.
Дополнение классических схем лечения современными методиками (интратимпанальное введение лекарств, экстракорпоральная гемокоррекция) существенно повышает эффективность лечения нейросенсорной тугоухости, особенно при достаточно раннем, своевременном обращении.
Отделение оториноларингологии нашей клиники располагает большой лечебно-диагностической базой. Мы окажем Вам профессиональную медицинскую помощь при любых заболеваниях уха, горла и носа.
Материал подготовлен при участии специалиста:
Типы и причины нарушения слуха[править | править код]
Нарушение слуха вызывается различными биологическими и экологическими факторами. Обычно уязвимой частью тела является ухо.
Особенностью патологий уха является то, что нарушение костной системы уха не даёт полной глухоты за счёт проводимости костей.
Долговременное воздействие шума
Пример возможного временного ухудшения восприятия звуков после воздействия шума (с. 103). Это обратимое ухудшение — показатель того, что воздействие шума превышает допустимое (у конкретного рабочего с учётом индивидуальной стойкости к шуму его органа слуха). При длительном сильном воздействии шума это показанное ухудшение (повышение — временное смещение порогов (ВСП) восприятия звука) проходит уже не полностью, и у человека постепенно ухудшается слух.
Люди, проживающие около аэропортов или оживлённых шоссе, подвергаются постоянному звуковому облучению интенсивностью 65—75 дБ. Если в таких условиях человек вынужден проводить много времени на улице или находиться дома с открытыми окнами, то постепенно у него может развиться ослабление слуха. Это часто происходит при воздействии сильного промышленного шума. Существуют определённые стандарты, в соответствии с которыми устанавливается допустимый уровень шума и риска для здоровья людей. В частности, организация US EPA (United States Environmental Protection Agency — Агентство по защите окружающей среды Соединённых Штатов Америки) устанавливает порог в 70 дБ при круглосуточном облучении как приемлемый для здоровья (EPA, 1974).
- Нарушение слуха от долговременного воздействия шума обычно действует на частотах около 4000 Гц.
- Чем выше уровень шума, тем меньше безопасное время пребывания под его облучением. Обычно это время уменьшается в 2 раза на каждые дополнительные 3 дБ. Иногда для удобства используют не 3, а 5 дБ. Однако это в меньшей степени соответствует современному уровню науки.
- Портативные проигрывающие устройства, такие как iPod (громкость которого может достигать 115 дБ), могут вызывать сильные нарушения слуха.
Генетические нарушения слуха
Существуют несиндромальные (изолированные) и синдромальные нарушения слуха.
Несиндромальное нарушение слуха — тугоухость не сопровождаемая другими симптомами, которые передавались бы по наследству. Бывает в 70 % случаев наследственной глухоты.
Синдромальное нарушение слуха — это генетически обусловленное снижение слуха в сочетании с другими признаками или заболеваниями других органов и систем. Бывает в 30 % случаев наследственной глухоты.
Описаны более 400 различных синдромов в которых одним из признаков является глухота.
Наиболее известные из них:
- Синдром Пендреда — тугоухость в сочетании с увеличением щитовидной железы
- Синдром Ушера — комбинированное нарушение слуха и зрения.
- Синдром Ваарденбурга — нарушение слуха и пигментации.
- Синдром Жервелла — Ланге-Нильсена — сочетание глухоты и аритмии сердца с увеличением интервала QT.
По типу наследования нарушения слуха можно разделить на следующие формы:
- Аутосомно-рецессивные (78 %)
- Аутосомно-доминантные (20 %)
- Х-сцепленные (1 %)
- Митохондриальные (1 %)
В настоящее время известно более 100 генов, мутации в которых приводят к нарушению слуха.
Для каждой популяции характерны определённые, специфичные для неё мутации.
При этом причиной одной трети случаев генетически обусловленного нарушения слуха являются мутации в гене коннексин 26 (GJB2). Среди европеоидной расы наиболее часто встречается мутация 35delG. Около 2 % русских — носители этой мутации.
Проводящая потеря слуха
Проводящая потеря слуха возникает, когда внешнее или среднее ухо (или оба сразу) не проводят звук так, как должны это делать. Так как звук может быть воспринят нормально функционирующими ушным каналом, барабанной перепонкой и ушной косточкой, то такое нарушение слуха бывает лишь частичным и вызывает незначительное ухудшение восприятия звуков. Порог слышимости при проблемах с внешним или средним ухом не превышает 55-60 дБ. В общем случае, при проводящей потере слуха распознавание речи не ухудшается при условии достаточно больших значений громкости, чтобы слушатель мог услышать речь.
Проводящая потеря слуха может быть вызвана следующими причинами:
- Непроходимость ушного канала
- Аномалии среднего уха:
- Барабанной перепонки
- Косточек
Физическая травма
- Травмированы могут быть не только анатомические структуры наружного, среднего и внутреннего уха, но и слуховые центры мозга.
- Люди, перенёсшие травму головы особенно подвержены риску потери слуха, временной или постоянной.
- К нарушениям слуха может приводить длительное нахождение рядом с источником слишком громкого звука (больше 90 Дб), например, вблизи самолётного двигателя.
Нейросенсорная тугоухость
 Каждый третий пациент старше 65 лет имеет нарушение слуха
Каждый третий пациент старше 65 лет имеет нарушение слуха
Медицинские наблюдения дают неутешительные результаты — 30% обследуемых лиц старше 65 лет имеют проблемы, связанные со слухом.
Большинство таких пациентов страдают нейросенсорной потерей слуха. Заболевание имеет постоянный характер и развивается при поражении волосковых клеток внутреннего уха или слухового нерва.
Патологические изменения препятствуют или значительно ослабляют передачу нервных импульсов, несущих сведения о мощности и характере звуков в мозг.
Врожденная нейросенсорная тугоухость устанавливается у детей, имеющих наследственные хромосомные мутации — генетический синдром либо является результатом внутриутробного инфицирования вирусами краснухи, герпеса, TORCH-инфекции.
Причины нейросенсорной тугоухости
Развитие нейросенсорной тугоухости на более поздних этапах жизни может быть вызвано массой неблагоприятных факторов, среди которых можно выделить:
- пресбиакузис, развивающийся в ходе физиологического процесса старения;
- регулярное воздействие громких шумов;
- Болезнь Меньера — негнойное поражение внутреннего уха, сопровождающееся увеличением объема эндолимфатической жидкости;
- заболевания сердца и сосудов;
- инфекционные заболевания — корь, скарлатина, эпидемический паротит, менингит;
- аутоиммунные заболевания;
- злокачественные опухоли внутреннего уха, например, акустическая неврома;
- негативное воздействие ототоксичных препаратов;
- травмы внутреннего уха, слухового нерва.
Клиническая картина
Симптомы нейросенсорной тугоухости проявляются в виде изменения восприятия громкости и ясности звуков:
- восприятие шумов, как слишком громких или очень тихих;
- звон в ушах постоянного характера;
- ощущение непонимания, плохой слышимости речи окружающих людей;
- затруднение восприятия речи двух или нескольких человек;
- трудности при прослушивании информации в шумных местах — вокзалах, спортивных стадионах, развлекательных центрах;
- головокружения, расстройство чувства равновесия;
- плохое восприятие женских и детских голосов;
- при разговоре затруднения при различии похожих звуков, например, «с» или «ш».
Лечение нейросенсорной тугоухости
Единственный эффективный способ улучшения качества жизни пациента с нейросенсорной тугоухостью — установка кохлеарных имплантов, использование слуховых аппаратов. Медицина, на данный момент, не располагает технологиями для возможности восстановления волосковых клеток во внутреннем ухе, слухового нерва в случае их поражения. Пациенты часто используют вспомогательные устройства для прослушивания — аппараты оповещения, будильники с вибрацией, телефоны с субтитрами. Мощные слуховые аппараты позволяют решить проблему даже глубокой потери слуха.






























